Ζώντας με την Ασθένεια του Von Willebrand
Ζώντας με την Ασθένεια του Von Willebrand
Η Άννα ήταν μόλις 12 ετών όταν κατάλαβε ότι κάτι δεν πήγαινε καλά με το σώμα της. Σε αντίθεση με τις φίλες της, οι οποίες ξεπερνούσαν γρήγορα ένα μικρό κόψιμο ή μια μελανιά, η ίδια αιμορραγούσε για ώρες από απλές γρατζουνιές. Η πρώτη της περίοδος κράτησε σχεδόν δύο εβδομάδες και την εξάντλησε εντελώς. Οι γονείς της ανησύχησαν, αλλά οι γιατροί της αρχικά το απέδωσαν σε ορμονικές αλλαγές και άγχος.
Καθώς περνούσαν τα χρόνια, η κατάσταση της Άννας γινόταν πιο περίπλοκη. Κάθε φορά που έπεφτε στην προπόνηση του μπάσκετ, το σώμα της γέμιζε μελανιές που δεν έφευγαν για εβδομάδες. Οι επισκέψεις στα επείγοντα για ρινορραγίες έγιναν συχνό φαινόμενο, αλλά κανείς δεν μπορούσε να εξηγήσει το γιατί.
Η διάγνωση που αργησε να έρθει
Όταν η Άννα έφτασε τα 18, αποφάσισε να αναζητήσει μια πιο ολοκληρωμένη ιατρική γνώμη. Ένας αιματολόγος της πρότεινε ειδικές εξετάσεις πήξης, και για πρώτη φορά, η νεαρή γυναίκα άκουσε το όνομα «ασθένεια του Von Willebrand».
«Είναι μια κληρονομική διαταραχή της πήξης του αίματος», της εξήγησε ο γιατρός. «Σημαίνει ότι το σώμα σου δεν παράγει αρκετό παράγοντα Von Willebrand ή ότι αυτός δεν λειτουργεί σωστά, με αποτέλεσμα να δυσκολεύεται να σχηματίσει θρόμβους».
Η διάγνωση ήταν ταυτόχρονα λύτρωση και πρόκληση. Η Άννα επιτέλους καταλάβαινε τι της συνέβαινε, αλλά έπρεπε να μάθει να διαχειρίζεται μια ασθένεια που θα την ακολουθούσε για όλη της τη ζωή.
Η καθημερινότητα με την ασθένεια
Οι γιατροί της εξήγησαν πως η ασθένεια είχε τρεις τύπους, με τον δικό της να είναι ο Τύπος 1, η πιο ήπια μορφή. Αυτό σήμαινε ότι η αιμορραγία της ήταν πιο έντονη από το φυσιολογικό, αλλά μπορούσε να διαχειριστεί την κατάσταση με δεσμοπρεσσίνη (DDAVP), αντιφιμπρινολυτικά φάρμακα και προσεκτική ιατρική παρακολούθηση.
Η Άννα έπρεπε να αλλάξει κάποιες καθημερινές της συνήθειες. Το μπάσκετ, που αγαπούσε τόσο, έγινε πιο δύσκολο λόγω του κινδύνου τραυματισμών. Επίσης, έπρεπε να ενημερώνει κάθε γιατρό για την κατάστασή της πριν από οποιαδήποτε ιατρική επέμβαση, ακόμα και για μια απλή εξαγωγή δοντιού.
Ενημέρωση και Υποστήριξη
Ένα από τα μεγαλύτερα προβλήματα που αντιμετώπισε ήταν η έλλειψη ενημέρωσης γύρω από την ασθένεια. «Πολλοί άνθρωποι, ακόμα και γιατροί, δεν γνωρίζουν αρκετά για την ασθένεια του Von Willebrand», αναφέρει. «Όταν λέω ότι έχω μια διαταραχή πήξης του αίματος, οι περισσότεροι νομίζουν ότι έχω αιμοφιλία».
Γι’ αυτό αποφάσισε να μιλήσει ανοιχτά για την εμπειρία της, γράφοντας σε ένα blog και συμμετέχοντας σε ομάδες υποστήριξης. Μέσα από αυτές, γνώρισε και άλλους ανθρώπους που πάλευαν με την ίδια διαταραχή και συνειδητοποίησε ότι δεν ήταν μόνη της.
Το μέλλον με την VWD
Σήμερα, στα 25 της, η Άννα έχει μάθει να ζει με την ασθένειά της. Παίρνει τις απαραίτητες προφυλάξεις, γνωρίζει τις θεραπευτικές της επιλογές και βοηθά στη διάδοση της σωστής πληροφόρησης.
«Η ζωή με την ασθένεια του Von Willebrand δεν είναι εύκολη, αλλά η γνώση είναι δύναμη», λέει. «Αν υπάρχει κάτι που θέλω να πω σε όσους υποφέρουν σιωπηλά, είναι ότι δεν είναι μόνοι και ότι υπάρχει βοήθεια εκεί έξω».
Η ιστορία της Άννας (που δεν την λένε Αννα, αλλά για λόγους ευνόητους της αλλάξαμε όνομα) είναι μόνο μία από τις πολλές που δείχνουν πόσο σημαντική είναι η σωστή ενημέρωση και η έγκαιρη διάγνωση για μια διαταραχή που συχνά παραμένει αόρατη. Με τη συνεχή έρευνα και την αυξανόμενη ευαισθητοποίηση, ελπίζει πως στο μέλλον, περισσότεροι άνθρωποι θα μπορέσουν να λάβουν την υποστήριξη που χρειάζονται και να ζήσουν μια φυσιολογική ζωή, παρά τις προκλήσεις της ασθένειας.
Ποια είναι η ασθένεια
Η ασθένεια του Von Willebrand (VWD) είναι η πιο κοινή κληρονομική διαταραχή της πήξης του αίματος, επηρεάζοντας την ικανότητα του οργανισμού να σχηματίζει θρόμβους. Παρόλο που επηρεάζει περίπου το 1% του παγκόσμιου πληθυσμού, πολλές περιπτώσεις δεν διαγιγνώσκονται, καθώς τα συμπτώματα μπορεί να είναι ήπια ή να συγχέονται με άλλες αιμορραγικές διαταραχές.
Αιτία και μηχανισμός της Ασθένειας
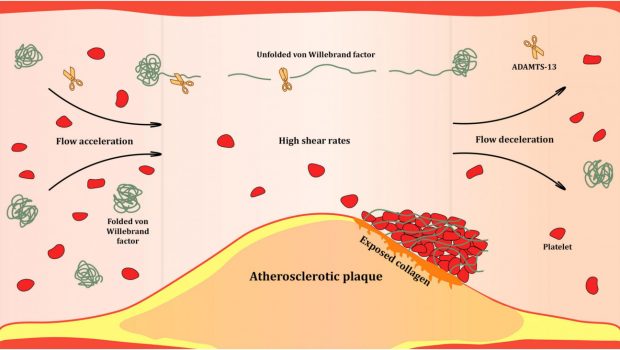
Η VWD προκαλείται από ανεπάρκεια ή δυσλειτουργία του παράγοντα Von Willebrand (VWF), μιας πρωτεΐνης που παίζει βασικό ρόλο στην πήξη του αίματος. Ο VWF βοηθά:
Τα αιμοπετάλια να προσκολλώνται στα τοιχώματα των αγγείων για τον σχηματισμό θρόμβων.
Στη μεταφορά και σταθεροποίηση του παράγοντα VIII, ο οποίος είναι απαραίτητος για την πήξη του αίματος.
Όταν ο VWF είναι ανεπαρκής ή δεν λειτουργεί σωστά, το αίμα δεν μπορεί να πήξει σωστά, οδηγώντας σε παρατεταμένη ή υπερβολική αιμορραγία.
Τύποι της Ασθένειας του Von Willebrand
Υπάρχουν τρεις κύριοι τύποι της VWD, οι οποίοι διαφέρουν ως προς τη σοβαρότητα και τη γενετική τους βάση:
Τύπος 1: Η πιο συχνή και ήπια μορφή (70-80% των περιπτώσεων).
Το επίπεδο του VWF είναι χαμηλότερο από το φυσιολογικό, αλλά η λειτουργία του παραμένει φυσιολογική.
Οι περισσότεροι πάσχοντες έχουν ήπια συμπτώματα και σπάνια χρειάζονται θεραπεία.
Τύπος 2: Περιλαμβάνει τέσσερις υποκατηγορίες:
2A: Ο VWF παράγεται σε φυσιολογικά επίπεδα, αλλά δεν λειτουργεί σωστά.
2B: Ο VWF έχει υπερβολική συγγένεια με τα αιμοπετάλια, προκαλώντας προβλήματα.
2M: Ο VWF δεν δεσμεύεται σωστά με τα αιμοπετάλια.
2N: Ο VWF δεν σταθεροποιεί τον παράγοντα VIII, με αποτέλεσμα να μιμείται τα συμπτώματα της αιμοφιλίας Α.
Ο τύπος 2 είναι πιο σοβαρός από τον τύπο 1 και απαιτεί ειδική αντιμετώπιση.
Τύπος 3: Η πιο σοβαρή μορφή της ασθένειας.
Υπάρχει σχεδόν πλήρης έλλειψη του VWF, οδηγώντας σε ανεξέλεγκτες αιμορραγίες, ακόμη και χωρίς τραυματισμό.
Σπάνιος, αλλά ιδιαίτερα επικίνδυνος.
Συμπτώματα της Ασθένειας του Von Willebrand
Τα συμπτώματα διαφέρουν ανάλογα με τον τύπο και τη σοβαρότητα της νόσου. Τα πιο συχνά περιλαμβάνουν:
- Συχνές και παρατεταμένες ρινορραγίες
- Ευκολία στην εμφάνιση μελανιών (μώλωπες)
- Αιμορραγία από μικρές πληγές που διαρκεί πολύ περισσότερο από το φυσιολογικό
- Παρατεταμένη αιμορραγία μετά από οδοντιατρικές ή χειρουργικές επεμβάσεις
- Έντονες και παρατεταμένες έμμηνοι ρήσεις στις γυναίκες (μηνορραγία)
- Αιματουρία (παρουσία αίματος στα ούρα)
- Αίμα στα κόπρανα (σε σοβαρές περιπτώσεις)
- Ενδοαρθρικές και ενδομυϊκές αιμορραγίες σε ασθενείς με τύπο 3
Σε ακραίες περιπτώσεις, μπορεί να προκληθεί αιμορραγία σε ζωτικά όργανα, κάτι που καθιστά την ασθένεια απειλητική για τη ζωή.
Διάγνωση της VWD
Η διάγνωση της ασθένειας δεν είναι πάντα εύκολη, καθώς τα συμπτώματα μπορεί να συγχέονται με άλλες διαταραχές πήξης, όπως η αιμοφιλία. Για τη διάγνωση, χρησιμοποιούνται οι εξής εξετάσεις:
- Μέτρηση του επιπέδου του παράγοντα Von Willebrand (VWF)
- Δοκιμασίες πήξης (PT, aPTT, INR)
- Ανάλυση της λειτουργικότητας του VWF
- Έλεγχος του παράγοντα VIII (για να αποκλειστεί η αιμοφιλία A)
- Μελέτη των αιμοπεταλίων και της συγκόλλησής τους
Θεραπευτικές Επιλογές
Η θεραπεία της VWD εξαρτάται από τον τύπο και τη σοβαρότητα της διαταραχής:
Δεσμοπρεσσίνη (DDAVP):
Χρησιμοποιείται σε ήπιες μορφές (Τύπος 1, ορισμένες περιπτώσεις Τύπου 2).
Αυξάνει τα επίπεδα του VWF και του παράγοντα VIII.
Χορηγείται είτε ως ενδοφλέβια έγχυση είτε ως ρινικό σπρέι.
Θεραπεία αντικατάστασης VWF:
Χρησιμοποιείται σε σοβαρές περιπτώσεις (Τύπος 3 ή ανθεκτικές μορφές Τύπου 2).
Χορηγείται ενδοφλέβια με συμπυκνωμένο παράγοντα VWF.
Αντιφιμπρινολυτικά φάρμακα (π.χ. τρανεξαμικό οξύ):
Μειώνουν την αιμορραγία σε οδοντιατρικές επεμβάσεις και περιόδους.
Ορμονική θεραπεία: Χρησιμοποιείται σε γυναίκες με βαριές περιόδους για να μειώσει την απώλεια αίματος.
Καθημερινή Ζωή και Διαχείριση της Ασθένειας
- Αποφυγή αντιπηκτικών φαρμάκων (π.χ. ασπιρίνης και ΜΣΑΦ, όπως η ιβουπροφαίνη)
- Χρήση προστατευτικού εξοπλισμού σε αθλήματα και φυσικές δραστηριότητες
- Τακτική ιατρική παρακολούθηση
- Ενημέρωση οδοντιάτρων και γιατρών πριν από οποιαδήποτε επέμβαση
- Ειδική φροντίδα για γυναίκες με έντονες εμμηνορροϊκές αιμορραγίες